Chikungunya
La Chikungunya è una malattia virale trasmessa all’uomo da zanzare infette, descritta per la prima volta in Tanzania nel 1952. Tipicamente una malattia tropicale, si sta espandendo rapidamente anche in parti del mondo che non l’avevano mai conosciuta anche grazie al cambiamento climatico (che facilita la presenza delle zanzare vettore), l’urbanizzazione e i viaggi intercontinentali.
Il nome "chikungunya" deriva da una parola nella lingua Kimakonde (una lingua parlata da un gruppo etnico nel sud-est della Tanzania: i Makonde), che significa "spacca ossa, contorto" e descrive il caratteristico aspetto ricurvo dei malati con dolori articolari.
CAUSE
L'infezione è causata dal virus a RNA a singolo filamento Chikungunya (CHIKV), un alphavirus della famiglia Togaviridae. I vettori della sua trasmissione sono principalmente le zanzare del genere Aedes. Caratterizzate da corpi neri con strisce bianche e dal fatto che sono attive sia di giorno che di notte, sono due specie coinvolte anche nella diffusione di altre pericolose malattie come la febbre gialla e la dengue. L’Aedes aegypti è il vettore principale e si trova solitamente in regioni tropicali e sub-tropicali. L’Aedes albopictus è quella che noi chiamiamo “zanzara tigre” e si trova nelle aree più temperate di Europa, Asia e Africa.
TRASMISSIONE
Il ciclo di trasmissione della malattia ruota attorno alla puntura della zanzara. Entrata in contatto col virus nutrendosi del sangue di un animale infetto (in natura il serbatoio principale è tipicamente, ma non esclusivamente, la scimmia, mentre durante le epidemie è l’essere umano), ne è portatrice per tutta la vita e lo trasmette durante i pasti successivi.
La trasmissione del virus dalla persona infetta è più probabile nei primi 2-6 giorni della fase acuta. Questo avviene più tipicamente con il passaggio uomo-zanzara, ma è anche possibile il contagio uomo-uomo con il contatto diretto con sangue infetto o per trasmissione verticale dalla madre al feto durante la gravidanza.
DISTRIBUZIONE GEOGRAFICA
Il virus Chikungunya è stato identificato in più di 60 paesi tra Asia, Africa, Europa e Americhe. All’Italia spetta un primato macabro nella diffusione della malattia: il primo focolaio autoctono (quindi con casi di malattia non contratta durante un viaggio) in Europa è stato trovato nel 2007 in Emilia-Romagna e ha provocato tra luglio e settembre di quell’anno oltre 200 casi.
La distribuzione globale di Chikungunya dimostra che il virus si sta espandendo a un ritmo accelerato a causa di molteplici fattori, come il cambiamento climatico e la conseguente diffusione della zanzara vettore, l’urbanizzazione o i viaggi interocontinentali che possono influenzare lo sviluppo di focolai di malattia anche in zone che non l’avevano mai sperimentata.
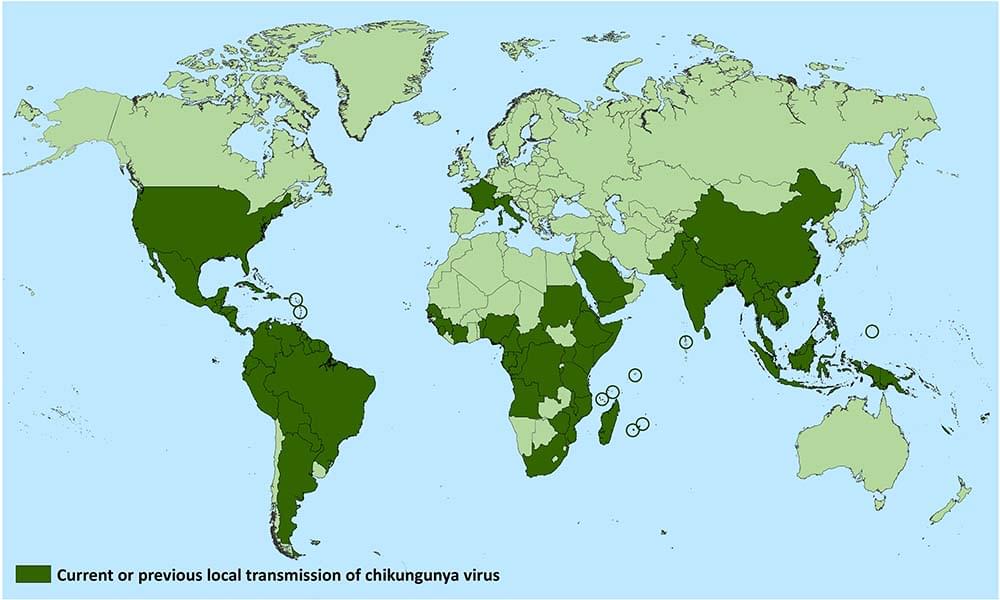
Fonte: CDC
SINTOMI
Il periodo di incubazione della Chikungunya è generalmente di 3-7 giorni (che possono però andare da 1 a 12 giorni) dopo la puntura. Solitamente l’inizio della malattia è caratterizzato dall’insorgenza di febbre (sopra i 39 °C) accompagnata da forti dolori articolari debilitanti, mentre altri sintomi possono essere mal di testa, dolori muscolari, artrite, nausea ed eruzione cutanea maculopapulare (simile a quella del morbillo).
La maggior parte dei pazienti guarisce completamente solitamente dopo una settimana, ma in alcuni casi i dolori articolari possono persistere per diversi mesi o addirittura anni.
Sintomi più rari includono uveite, retinite, miocardite, epatite, nefrite (l’infiammazione del rene), emorragia, meningoencefalite, mielite, sindrome di Guillain-Barré e paralisi dei nervi cranici. Le complicanze più gravi non sono comuni, ma possibili in particolare nelle persone a rischio, come i neonati esposti durante il parto, gli anziani (over 65 anni) e le persone affette da patologie come ipertensione, diabete o malattie cardiache.
DIAGNOSI
Il sospetto per Chikungunya può derivare dall’analisi clinica del paziente, con osservazione dei sintomi manifestati, o dall’anamnesi (ad es, recente viaggio in zona endemica).
Generalmente la ricerca del virus si basa sulla ricerca dell’acido nucleico virale o dell’immunoglobulina specifica e anticorpi neutralizzanti. Test sierologici, come i saggi di immunoassorbimento enzimatici (ELISA), possono confermare la presenza di anticorpi IgM e IgG anti-chikungunya. I livelli di anticorpi IgM sono più alti da 3 a 5 settimane dopo l'inizio della malattia e persistono per circa 2 mesi.
Il virus può essere isolato dal sangue durante i primi giorni di infezione. Sono disponibili vari metodi di reazione a catena della transcriptasi-polimerasi inversa (RT – PCR), ma con sensibilità variabile. I prodotti RT-PCR da campioni clinici possono anche essere usati per la genotipizzazione del virus, consentendo confronti con campioni di virus provenienti da varie fonti geografiche.
TRATTAMENTO
Non esiste un trattamento antivirale specifico per la chikungunya e non esiste un vaccino commerciale. Il trattamento è diretto principalmente ad alleviare i sintomi, incluso il dolore alle articolazioni e sul supporto delle funzioni vitali.
Il CDC suggerisce di porre attenzione all’idratazione personale e di utilizzare paracetamolo per ridurre la febbre e il dolore – raccomanda di non assumere mai aspirina o altri farmaci antinfiammatori non steroidei fino a quando non è stata esclusa la diagnosi per dengue.
PREVENZIONE
La prevenzione per la trasmissione della Chikungunya inizia da una corretta profilassi comportamentale, soprattutto durante il giorno, momento in cui le zanzare sono più attive.
- Usa un efficace repellente per zanzare
Il Centers for Disease Control and Prevention (CDC) raccomanda repellenti con i seguenti principi attivi: DEET (>25%); Picaridina; IR3535; Olio di Eucalipto Limone (OLE); Para-menthane-diol; 2- undecanone. - Copriti
Utilizza abiti che coprano gambe e braccia, preferibilmente di colore chiaro. - Controlla l’ambiente intorno a te
L’acqua stagnante è un habitat perfetto per la proliferazione delle zanzare. Assicurati che non ci siano ristagni d’acqua in: pneumatici scartati o contenitori industriali, piscine, scarichi di scolo e sottovasi. Per ridurre il rischio ti trasmissione, la lotta sistematica attraverso campagne di disinfestazione contro la popolazione di Aedes risulta essere un intervento fondamentale. - Leggi il nostro approfondimento Non farti pungere!





