Malattia di lyme
La malattia di Lyme (detta anche borreliosi) è un'infezione batterica trasmessa dalle zecche di cui si sta registrando un aumento di casi e una distribuzione anche in aree del mondo in prevalenza libere. Non è chiaro se ciò derivi da cambiamenti ambientali ed ecologici o da una maggiore consapevolezza medica e pubblica dell'infezione, che porta a un numero maggiore di segnalazioni.
Da quando è stata riconosciuta nel 1976 infatti la malattia di Lyme è diventata la più comune infezione trasmessa da vettori animali, in particolare nel Nord America, dove ci sono oltre 30.000 casi segnalati ogni anno.
CAUSE
La malattia di Lyme è una zoonosi multisistemica causata dal batterio spirochetale Borrelia burgdorferi e trasmessa dalle zecche del complesso di specie Ixodes ricinus, Ixodes scapularis e dall'Ixodes pacificus.
TRASMISSIONE
La malattia di Lyme viene trasmessa principalmente dalle zecche Ixodes ninfali, che si nutrono nella tarda primavera e all'inizio dell'estate. I roditori, compresi i topi dai piedi bianchi e gli scoiattoli, sono l'ospite preferito e mantengono il ciclo di vita dell'infezione. I cervi dalla coda bianca sono l'ospite principale per l'accoppiamento delle zecche Ixodes adulte.
Dopo 3-32 giorni dal morso il batterio migra dalla cute che circonda il morso per diffondersi per via linfatica o si dissemina per via ematica negli organi.
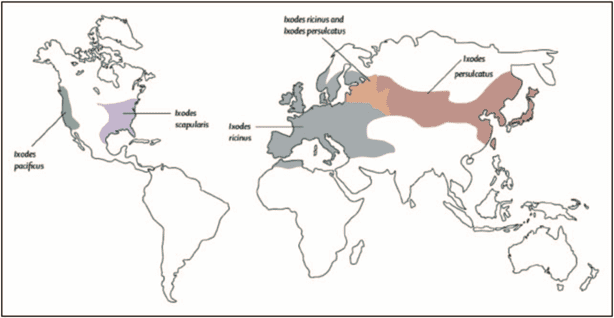
DISTRIBUZIONE GEOGRAFICA
Esistono diverse sottospecie di Borrelia, che variano nella distribuzione geografica e nelle loro manifestazioni cliniche di infezione. In Europa, Regno Unito compreso, gli organismi prevalenti sono B. afezelii e B. garinii, sebbene si verifichino anche infezioni da Borrelia burgdorferi sensu stricto, B. spielmanii e B. bavariensis. In Nord America, la malattia di Lyme si trova nel Pacifico nord-occidentale e in Canada.
Il ciclo di vita della spirocheta determina la stagionalità e la distribuzione geografica della malattia di Lyme. Le zecche maturano in larve e ninfe che si nutrono durante i caldi mesi estivi e l'incidenza dei casi rispecchia quindi il clima locale.
La malattia si sta espandendo geograficamente da aree ad alta incidenza a zone limitrofe a bassa incidenza.
All'interno delle regioni endemiche, sono state rilevate aree geografiche più piccole ad altissima incidenza. Il rischio correlato all'età della malattia di Lyme è determinato dal tempo trascorso a rischio di esposizione alle zecche, creando una distribuzione bimodale di bambini di età compresa tra 5 e 15 anni e adulti di 45-55 anni.
SINTOMI
L’evoluzione della malattia di Lyme procede in tre fasi.
La maggior parte dei pazienti sviluppa una malattia in stadio iniziale (chiamata anche precoce localizzata), con eritema migrante, una caratteristica eruzione cutanea infettiva che si sviluppa nel sito della puntura di zecca. La malattia allo stadio iniziale può essere localizzata sulla pelle o l'organismo può diffondersi per tramite il sistema circolatorio, causando una malattia disseminata precoce, con sintomi costituzionali e coinvolgimento della pelle, del sistema nervoso, del cuore o delle articolazioni.
Entro settimane o mesi, alcuni pazienti non trattati progrediscono verso la fase avanzata della malattia, che consiste principalmente nell'artrite di Lyme. Quasi tutti i pazienti con malattia di Lyme precoce possono essere curati con un breve ciclo di terapia antibiotica orale.
Ma la malattia allo stadio iniziale non è sempre riconosciuta o clinicamente evidente. Nello stadio avanzato della malattia, la maggior parte dei pazienti può anche essere trattata con successo con una terapia antibiotica, ma una minoranza soffre di artrite di Lyme refrattaria agli antibiotici, che richiede altre strategie di gestione.
Il coinvolgimento neurologico è la seconda manifestazione clinica più comune nel Regno Unito e in Europa, dopo l'eritema migrante. Circa il 5% degli individui con un eritema migrante non trattato svilupperà neuroborreliosi, di solito 4-6 settimane dopo l'esposizione delle zecche.
Oltre il 95% dei pazienti si presenta entro 6 mesi dall'infezione e qualsiasi manifestazione neurologica durante questo periodo è chiamata neuroborreliosi "precoce".
Solo il 25% dei pazienti con neuroborreliosi ricorda una puntura di zecca e circa il 50% riferisce una reazione cutanea localizzata; pertanto, l'assenza di una storia di puntura di zecca o eruzione cutanea non esclude la diagnosi.
Malattia di Lyme tardiva e cronica
La neuroborreliosi tardiva è definita come sintomi clinici che durano oltre 6 mesi con evidenza di infezione attiva. Questo è raro e comprende meno del 2% dei casi di neuroborreliosi. È stata individuata prevalentemente nell'Europa continentale.
Le revisioni cliniche europee suggeriscono che il processo patologico è una vasculite del SNC (Sistema Nervoso Centrale), con infiammazione persistente dei vasi indotta da infezione cronica.
Con pochi casi e coorti sovrapposte, rimane difficile definire chiaramente e differenziare la neuroborreliosi precoce del SNC e la neuroborreliosi tardiva.
Nonostante i progressi nella comprensione delle caratteristiche cliniche, della diagnosi e del trattamento, la malattia di Lyme ha causato incomprensioni e ansia. Questa percezione errata può derivare dalla rapida comparsa di questa infezione trasmessa da vettori, dalle sue caratteristiche multisistemiche e dal potenziale rischio per il sistema nervoso.
DIAGNOSI
La diagnosi si basa su una valutazione clinica combinata ad esami sierologici.
Il dosaggio immunoenzimatico è altamente sensibile nella malattia di Lyme accertata e gli individui immunocompetenti con neuroborreliosi disseminata hanno quasi invariabilmente una forte risposta IgG, sebbene i titoli anticorpi in fase acuta (IgM) e in fase tardiva (IgG) possono essere utili a 2 settimane uno dall’altro.
All'inizio della malattia c'è una sensibilità inferiore e possono verificarsi falsi negativi. Tuttavia, i sintomi della neuroborreliosi di solito iniziano diverse settimane dopo il morso e pertanto dovrebbero essere presenti anticorpi circolanti.
TRATTAMENTO
La maggior parte dei casi di neuroborreliosi si risolve senza trattamento entro 3-6 mesi.
Gli antibiotici migliorano rapidamente i sintomi di un paziente, in particolare il dolore. Penicillina, doxiciclina, ceftriaxone e cefotaxime sono tutti efficaci nella neuroborreliosi precoce. La neuroborreliosi con coinvolgimento del SNC è più spesso trattata con ceftriaxone per via endovenosa, ma diversi studi hanno dimostrato che la doxiciclina orale è sicura ed efficace quanto il ceftriaxone per tutte le manifestazioni di neuroborreliosi.
La doxiciclina ha il vantaggio della preparazione orale, ma è controindicata durante la gravidanza e l'allattamento.
Non ci sono raccomandazioni attuali per l'uso dei corticosteroidi.
La maggior parte dei pazienti guarisce completamente con il trattamento, anche se questo può richiedere diversi mesi. A volte c'è un danno permanente, ad esempio ai nervi cranici o periferici.
Un ciclo prolungato è raccomandato per i pazienti con immunosoppressione, quelli con malattia grave, infezione extrapolmonare e quelli sottoposti a terapia iniziale inappropriata. Una terapia adeguata precoce è un fattore determinante per ridurre la mortalità.
Esistono solo pochi studi sulla resistenza ad antibiotici. La resistenza alle sostanze terapeutiche del gruppo dei fluorochinoloni, macrolidi, tetracicline o rifampicina è stata riscontrata solo in casi clinici isolati.
PREVENZIONE
Per evitare l’infezione è indispensabile adottare misure precauzionali per evitare le punture di zecca quando ci si trova in aree endemiche. Questo è possibile:
- Restando nei percorsi e sulle piste battute nelle aree boscose;
- Camminando nel centro delle piste per evitare cespugli, piante ed erbacce;
- Non sedendosi a terra;
- Indossando indumenti a manica lunga e pantalone lungo;
- Applicando un repellente per insetti che contenga DEET.
La rimozione precoce delle zecche sono strategie preventive. È più probabile che i morsi di zecca che passano inosservati trasmettano il batterio poiché di solito si attaccano più a lungo, il che aumenta notevolmente il rischio di trasmissione. La rimozione di una zecca entro 24 ore di solito previene l'infezione, mentre quando una zecca infetta è attaccata per più di 48 ore il rischio di trasmissione è alto.
Gli antibiotici non sono raccomandati per i morsi di zecca senza alterazioni della pelle. Ci sono stati tentativi di sviluppo di vaccini, ma gli studi si sono rivelati deludenti e nessuno è disponibile per l'uso umano.
Bibliografia:
C. Eldin a, A. Raffetin b, K. Bouiller c, Y. Hansmann d, F. Roblot e, D. Raoult f,∗, P. Parola. Review of European and American guidelines for the diagnosis of Lyme borreliosis. Review 0399-077X/© 2018 The Authors. Published by Elsevier Masson SAS.
Arbour AG, Benach JL. 2019. Discovery of the Lyme disease agent. mBio 10:e02166-19. Arturo Casadevall, Johns Hopkins Bloomberg School of Public Health.
Amy Louise Ross Russell, Matthew Dryden,Ashwin Arnold Pinto, Joanna Lovett. Lyme disease: diagnosis and management. Ross Russell AL, et al. Pract Neurol 2018;0:1–10. doi:10.1136/practneurol-2018-001998.
Robert T. Schoen. Lyme disease: diagnosis and treatment. 1040-8711, 2020 Wolters Kluwer Health. Volume 32, Number 3, May 2020.





