Rabbia
La rabbia è una zoonosi altamente letale causata dal virus rabico. Colpisce prevalentemente gli animali e solo occasionalmente l’uomo, in genere in seguito a morsicatura da parte dell’animale infetto.
Gli animali, soprattutto selvatici, costituiscono il principale serbatoio dell’infezione: particolare importanza rivestono, nell’Europa settentrionale e centrale, la volpe, il tasso ed altri mustelidi che contribuiscono a mantenere l’infezione allo stato endemico. In altri paesi anche piccoli roditori quali scoiattoli, topi, ratti (Europa meridionale) e pipistrelli (America) rappresentano un’importante fonte di infezione.
CAUSE
L’agente eziologico della rabbia è un virus appartenente alla famiglia Rhabdoviridae, genere Lyssavirus. Il virione, contenente RNA e di simmetria elicoidale, è circondato da un involucro proteico da cui originano escrescenze filamentose che lo rivestono e sono in grado di stimolare la sintesi di anticorpi neutralizzanti ed inibenti l’emoagglutinazione (l’aggregazione dei globuli rossi).
Il nucleocapside contiene RNA e la sua complessa struttura antigenica induce la formazione di anticorpi specifici. Gli anticorpi neutralizzanti sono protettivi. Il virus rabico è relativamente poco resistente: stabile alle basse temperature, può̀ essere inattivato dal calore, dai raggi UV, dalla luce solare e dalla formalina.
TRASMISSIONE
La rabbia viene trasmessa in seguito all’inoculazione del virus nei tessuti periferici, attraverso lesioni della cute, causate per lo più da un morso di un animale che, attraverso la saliva infetta, lo trasmette all’uomo. La replicazione del virus avviene dal punto di inoculazione, partendo dall’interno delle fibrocellule muscolari striate.
Il virus si diffonde spostandosi lungo il sistema nervoso periferico arrivando a quello centrale, dove si moltiplica e prosegue verso le ghiandole salivari.
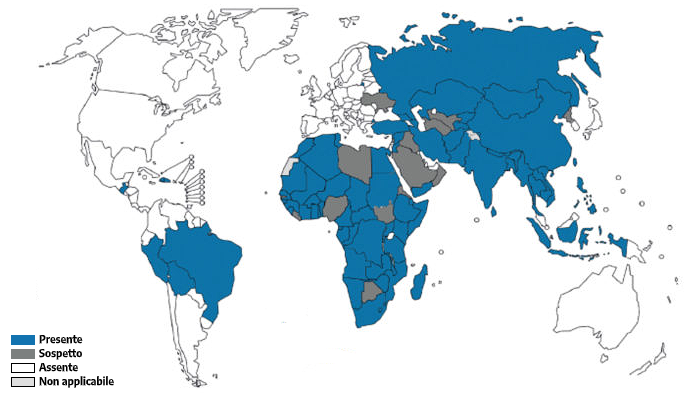
DISTRIBUZIONE GEOGRAFICA
La rabbia è una malattia trascurata ma prevenibile e ha un tasso di mortalità di quasi il 100%. È ampiamente diffusa in tutto il mondo e il bilancio annuale delle vittime è di circa 59.000 casi. Asia e Africa hanno tassi di prevalenza maggiori rispetto agli altri continenti. In queste regioni, il 40% dei casi si verifica in bambini di età inferiore ai 15 anni. Nei viaggiatori il tasso di mortalità è molto più basso, per il maggiore utilizzo di antirabbica.
È importante non considerare la rabbia come una malattia del passato, ma come una situazione patologica con cui è necessario fare i conti ancora oggi.
L’Europa ha ottenuto in molte zone lo status di libere dal rischio rabbia, ma il vaccino della rabbia, chiamato anche antirabbica, per animali domestici o da compagnai rimane importante per la salute degli animali e la prevenzione di eventuali focolai.
I principali casi, circa l’80%, provengono da specie selvatiche. In Europa la specie a più alto rischio di rabbia per l'uomo è la volpe rossa. Circa 30 anni fa è stata sviluppata una forma di antirabbica orale per le volpi per sposare la teoria secondo cui rimuovere il contagio nelle specie selvatiche porti alla rimozione della rabbia negli animali domestici. Questa teoria ha portato ad incredibili risultati, nel 1990 si contavano circa 21 mila casi in Europa, che è sceso a 5400 nel 2004
In Italia era stata debellata dal 1997 al 2008. Successivamente però l’Istituto zooprofilattico sperimentale delle Venezie (IZSVe) ha rilasciato dei dati secondo cui tra il 2008 e il 2010 sono risultati positivi centinaia di casi tra Veneto, Trentino Alto-Adige e Friuli Venezia-Giulia. La situazione è stata collegata all'epidemia di rabbia silvestre in Slovenia. Le regioni interessate hanno però preso le dovute precauzioni e sono riusciti ad abbassare il numero di contagi con il tempo.
SINTOMI
Il periodo di incubazione è in media di 1-2 mesi, ma è molto variabile. Le manifestazioni cliniche della rabbia possono essere distinte in tre stadi successivi che si verificano dopo un periodo d’incubazione variabile in media da 1 settimana a 3 mesi, ma in alcuni casi superiore a 1 anno.
La latenza può dipendere da diversi fattori: la carica infettante, l’estensione della ferita, dal sistema immunitario del soggetto infettato
e da quando è distante la ferita rispetto al sistema nervoso centrale.
Generalmente, il periodo di incubazione è abbastanza lungo e varia dai 20 ai 90 giorni.
La rabbia può manifestarsi in due forme:
La forma furiosa, che costituisce circa il 75% dei casi, può dividersi in tre fasi:
- Sindrome prodromica aspecifica che può durare da 1 a 4 giorni. Durante questa fase sono presenti diversi sintomi come febbre, emicrania, malessere generale, nausea, vomito, mal di gola, tosse non produttiva e mialgie. Un sintomo presente nel 50-80% dei pazienti è dato dalla perdita della sensibilità o la fascicolazione della zona inoculata.
- Fase encefalitica acuta preceduta da periodi di iperattività motoria e agitazione, seguita in maniera rapida da sintomi come confusione, aggressività, allucinazioni, spasmi muscolari, convulsioni e paralisi. Il paziente in questa fase alterna momenti di alterazione mentale a momenti di lucidità, che si fanno però sempre più rari fino a portare il paziente al coma. È molto diffusa l’iperestesia con eccessiva sensibilità alla luce intensa, ai forti rumori, al tatto. È comune la paralisi alle corde vocali e la temperatura corporea può raggiungere i 40 °C.
- Fase encefalitica di tipo rabico, causa di gravi alterazioni dei centri del tronco encefalico. Questo provoca problemi alla vista, come infiammazioni al nervo ottico o visione doppia di un’immagine, paralisi facciali e la tipica difficolta nel deglutire. In questo stadio nel 50% dei casi si presenta un’idrofobia con difficoltà respiratoria, violente e dolorose contrazioni dei muscoli respiratori, dovute all’ingestione di liquidi salivari prodotti in sovrabbondanza. Questo quadro porta il paziente ad uno stato comatoso.
La forma paralitica (circa il 25% dei casi) è caratterizzata da una paralisi ascendente. È frequente in coloro che sono stati morsi da un pipistrello e in chi sta seguendo un trattamento dopo un'esposizione al virus. Nel sud-est asiatico si presenta in soggetti morsi dai cani.
Il tasso di letalità per il virus della rabbia è ancora molto alto se non viene trattato tempestivamente. La morte avviene nella maggior parte dei casi dai 2 ai 10 giorni, dopo la comparsa dei sintomi. Sono rari i casi di sopravvivenza dopo la manifestazione dei sintomi; infatti, la mortalità in questi quadri clinici è di circa il 99%.
DIAGNOSI
La diagnosi clinica può̀ presentare qualche difficoltà in fase prodromica; le manifestazioni encefalitiche vanno differenziate dalla poliomielite e dalle altre nevrassiti (infiammazioni del sistema nervoso) virali, mentre il tetano si distingue agevolmente per il trisma e l’opistotono (contratture e rigidità dei muscoli) sempre assenti nella rabbia. L’accertamento diagnostico si basa sull’isolamento del virus dalla saliva, dal liquor, dall’urina e dalle secrezioni nasali e congiuntivali.
La diagnosi sierologica si avvale della titolazione degli anticorpi neutralizzanti e fissanti il complemento: essi compaiono sia durante l’infezione naturale sia in seguito a vaccinazione, ma a titolo più elevato nel primo caso. L’esame al microscopio diretto su materiale autoptico consente l’evidenziazione microscopica dei corpi di Negri nel tessuto cerebrale e l’identificazione del virus mediante il metodo dell’immunofluorescenza diretta.
TRATTAMENTO
Non esiste terapia farmacologica utile per l’infezione rabica; in tutta la letteratura medica sono riportati solo pochissimi pazienti che sono sopravvissuti alla malattia, solo in seguito alle cure mediche intensive alle quali sono stati sottoposti. Per tale motivo sono indispensabili alcune misure di profilassi effettuate in seguito all’esposizione al virus, quali la pulizia della lesione ed il trattamento con immunoglobuline e vaccino.
Le immunoglobuline non hanno limiti di tempo per la loro somministrazione. La maggior parte di esse va somministrato in profondità della ferita. Una raccomandazione dell’OMS è quella di tenere in osservazione l’animale sospetto per circa 10 giorni, dal momento che sintomi per animali domestici come cani e gatti non sono molto specifici. In altre nazioni come Francia, Inghilterra e Spagna raccomandano l’osservazione per circa 14 giorni.
PREVENZIONE
L’educazione dei bambini da parte dei genitori, degli insegnanti e del pediatra al fine di evitare il contato con animali randagi o selvatici è sempre un provvedimento di primaria importanza. I bambini devono essere avvertiti di non provocare o tentare di catturare animali che eventualmente hanno occasione di incontrare, soprattutto durante un viaggio.
La misura di profilassi contro la rabbia più usata nei paesi industrializzati è la vaccinazione degli animali domestici, la cattura degli animali selvatici e la loro vaccinazione.
Le linee guida dell’OMS hanno indicato tre principali tipologie di esposizione da dover evitare:
- Andare a contatto con la superfice cutanea, anche intatta, con animali, con le loro mucose o con il loro cibo
- Piccoli graffi, abrasioni senza fuoriuscita di sangue, leccate di animali su alcune ferite o piccoli morsi sulla pelle già abrasa (in questi casi si consiglia la vaccinazione antirabbica)
- Morso singolo, morsi multipli, graffi, contaminazione della membrana della mucosa con saliva o contatti sospetti con pipistrelli.
Vaccinazione pre-esposizione (PrEP)
La profilassi pre-esposizione (PrEP) che utilizza il vaccino antirabbico è una parte importante della prevenzione della rabbia, ma usata solo eccezionalmente. Anche se somministrata molto prima dell'esposizione, la PrEP semplifica la profilassi post-esposizione (PEP) poiché le immunoglobuline non sono più necessarie e bastano solo 2 vaccinazioni anziché 4.
La nuova linea guida dell'Organizzazione mondiale della sanità (OMS) del 2018 raccomanda la PrEP con il vaccino antirabbico per le persone ad alto rischio di esposizione alla rabbia a causa della loro occupazione o viaggio in un ambiente endemico con accesso limitato a PEP tempestiva e adeguata.
Gli attuali schemi PrEP raccomandati dall'OMS prevedono due somministrazioni nei giorni 0 e 7.
Le raccomandazioni sulla profilassi pre-esposizione alla rabbia (PrEP) nei viaggiatori sono state a lungo basate su dati provenienti da popolazioni che vivono in aree endemiche. Ciò ha portato a raccomandare preferibilmente la vaccinazione antirabbica ai bambini o ai i viaggiatori a lungo termine, supponendo che il rischio di esposizione è legato alla durata della permanenza nell'area endemica della rabbia.
Dati recenti hanno dimostrato che la protezione conferita da un ciclo primario di vaccino è a lungo termine. La vaccinazione preventiva contro la rabbia dovrebbe pertanto essere considerata un investimento a lungo termine e ampiamente applicabile ai viaggiatori.
In caso di presunta esposizione:
Le misure profilattiche da adottarsi in caso di morsicatura da animale sospetto sono le seguenti:
- detersione immediata della ferita con abbondante acqua e sapone al fine di ridurre la carica infettante virale e successiva applicazione di alcool etilico al 40- 70%; la sutura va rimandata e se la ferita è profonda è consigliabile l’inoculo di siero antirabico ed eventualmente la profilassi antitetanica;
- trattamento immunoprofilattico nel caso sia certamente infetto l’animale aggressore o nel caso di ferite profonde o localizzate al capo e al collo. La profilassi deve essere il più possibile precoce; in tal caso si parla di profilassi post-esposizione
Vaccinazione post-esposizione (PEP)
Le indicazioni per una profilassi post-esposizione (successiva al potenziale rischio di rabbia) dipendono dal tipo di contatto con l’animale rabido. L’Organizzazione Mondiale della Sanità (OMS) distingue il tipo di profilassi sulla base del tipo di rischio o esposizione. La valutazione è variabile a seconda dell’anamnesi del paziente oltre al rischio geografico e dell’entità della lesione.
I nuovi trattamenti post-esposizione sono strutturati su calendari di 4 o 5 dosi a seconda delle variabili sopra citate.
Bibliografia
Damanet B., Costescu D.I., Soentjens P. Factors influencing the immune response after a double-dose 2-visit pre- exposure rabies intradermal vaccination schedule: A retrospective study. Travel Medicine and Infectious Disease. El Sevier 33(2020) 101554
Gautret P, Schlagenhauf P, Fischer P R, One-week, two-visit, double-dose, intra-dermalrabies vaccination schedule for travelers: T Time/dose sparing, effective but “off label”. Travel Medicine and Infectious Disease 33 (2020) 101563
Moroni M., Spinello A., Vullo V. Manuale di Malattie Infettive. Edra LSWR, Masson, 2014.
Bartolozzi G. Vaccini e Vaccinazioni, Seconda Edizione. Masson 2015.
Rugarli C., Obiass M., Medicina interna Sistematica, Quinta Edizione. Masson 2015; 1585-1586





