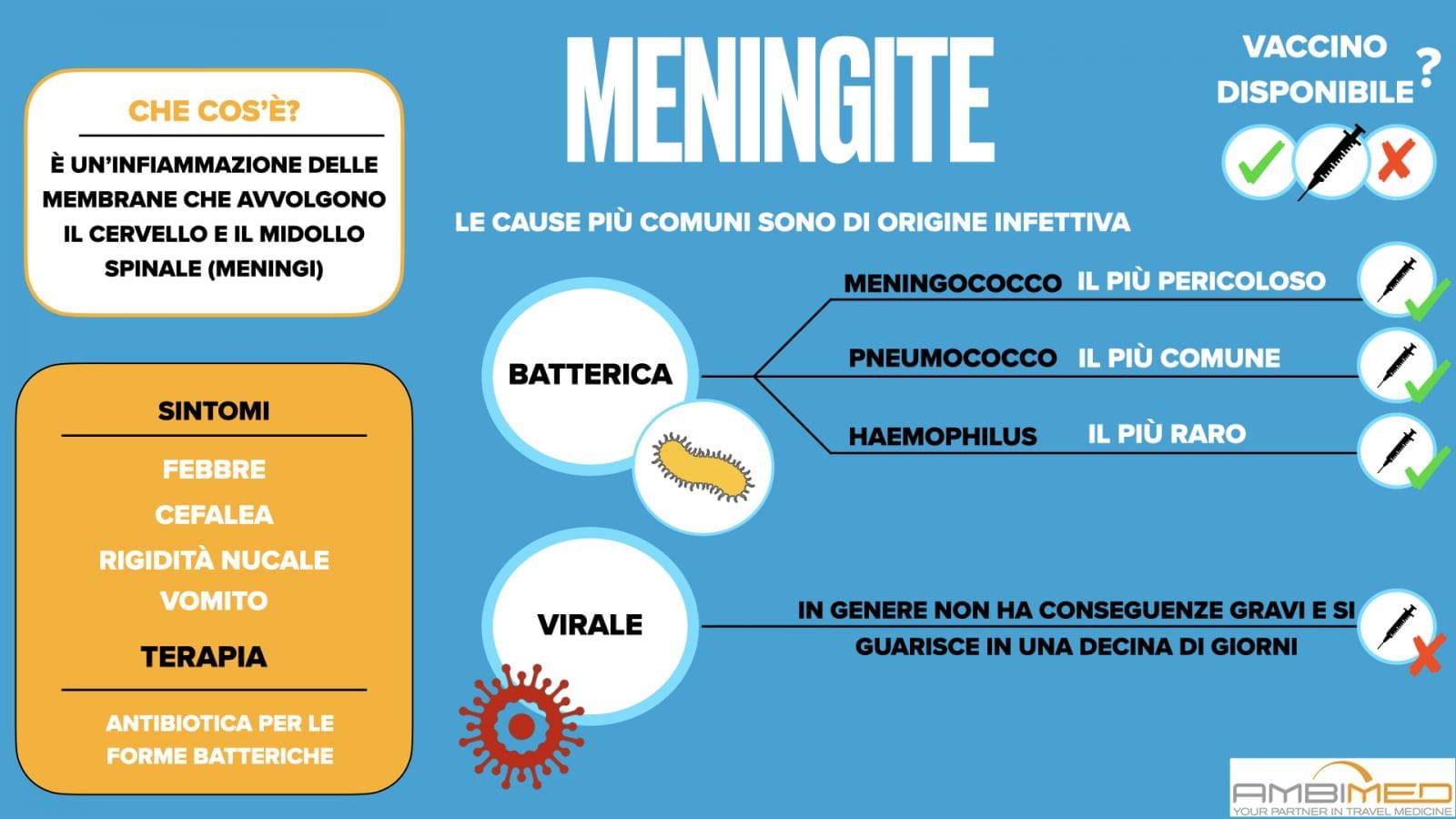
Meningite
La meningite è un’infiammazione che colpisce le membrane che avvolgono il sistema nervoso centrale (cervello e midollo spinale), che ha due origini: batterica o virale. La più pericolosa per la salute umana è quella batterica. La meningite virale invece, generalmente, non da conseguenze gravi.
La meningite batterica può essere causata da diversi tipi di batteri: Meningococco, Pneumococco e Haemophilus.
Sebbene i nuovi vaccini siano molto promettenti, l'infezione da meningococco continua a essere segnalata sia nei paesi industrializzati che in quelli in via di sviluppo, dove la copertura vaccinale universale è assente e la resistenza agli antibiotici è sempre più comune.
CAUSE
La meningite meningococcica è causata dal batterio Gram negativo Neisseria Meningitidis. Tale batterio causa una significativa morbilità e mortalità nei bambini e nei giovani adulti in tutto il mondo, attraverso forme di meningite e/o setticemie epidemiche o sporadiche.
Il meningococco condivide circa il 90% a livello nucleotidico con N. gonorrhoeae o N. lactamiea e la virulenza del batterio è influenzata da molteplici fattori.
Si tratta di un batterio esigente, che muore in poche ore su superfici inanimate ed è un diplococco aerobico incapsulato. Almeno 13 distinti gruppi meningococcici sono stati definiti sulla base della loro reattività immunologica e della struttura del polisaccaride della capsula. Questi sierogruppi sono: A, B, C, E-29, H, I, K, L, W-135, X, Y, Z e Z '(29E). Tuttavia, solo sei sierogruppi (A, B, C, W-135, X, Y) causano malattie potenzialmente letali.
TRASMISSIONE
La meningite è una malattia che si trasmette da persona infetta a persona sana per via respiratoria, mediante le goccioline di saliva e le secrezioni nasali, disperse mentre si parla o attraverso la tosse e gli starnuti. Il meningococco ha sviluppato molteplici meccanismi per essere in grado di trasmettere, adattarsi e colonizzare le superfici mucose del tratto respiratorio superiore prevalentemente umano.
DISTRIBUZIONE GEOGRAFICA
La meningite batterica è la più frequente forma di infezione a carico del SNC (Sistema Nervoso Centrale), con un’incidenza annuale variabile. L’incidenza a livello mondiale cambia notevolmente in relazione alle zone geografiche. Ogni anno si verificano circa 500.000-1.200.000 malattie meningococciche invasive, con 50.000-135.000 decessi.
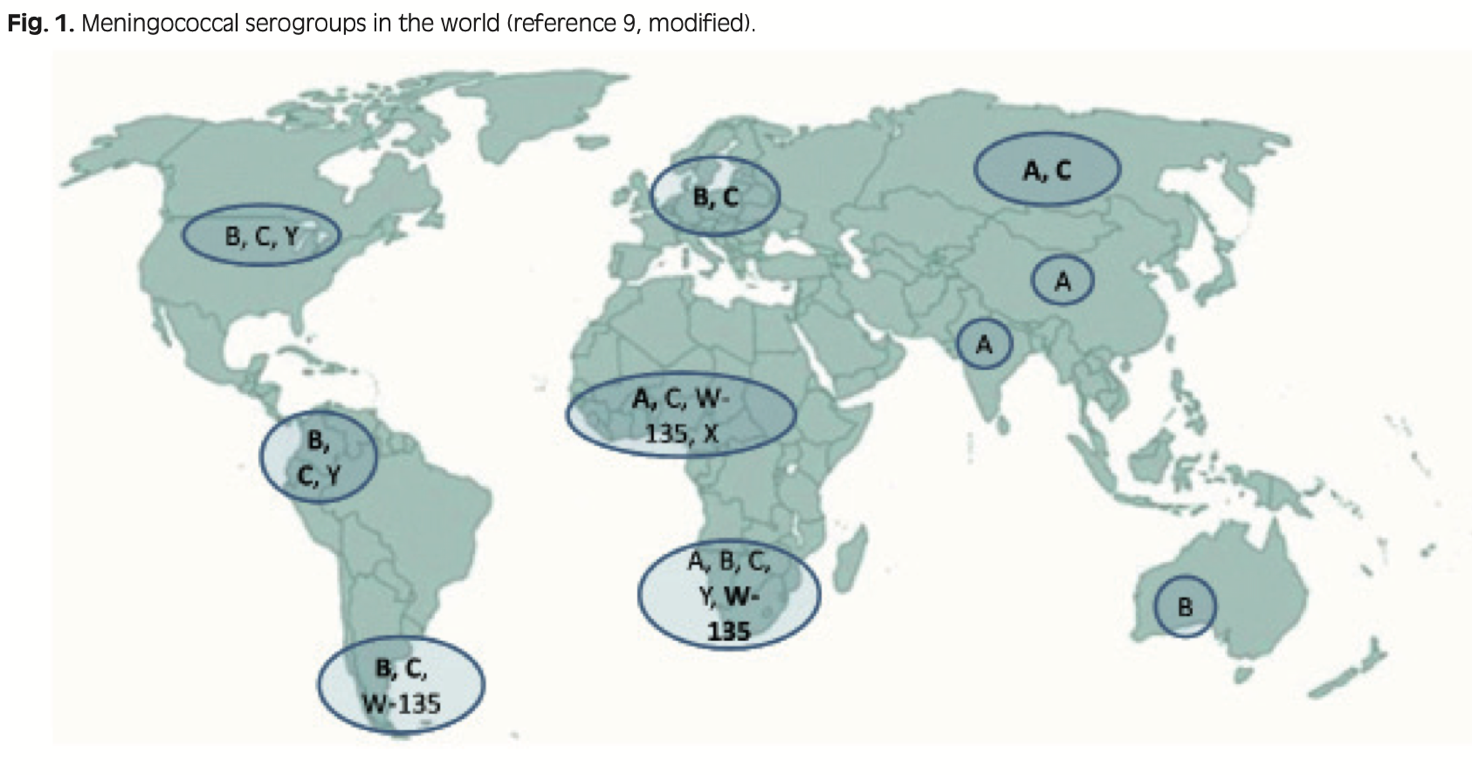
In Italia e in Europa, la maggior parte dei casi di meningite meningococcica è attribuibile prevalentemente al sierogruppo B e al sierogruppo C, anche se negli ultimi anni si è registrato un aumento anche del sierogruppo Y. I sierogruppi A e W135 sono prevalenti nel resto del mondo, specialmente nell’Africa subsahariana.
Il sierogruppo A è stato il principale agente della malattia meningococcica invasiva in Europa prima e durante la I e la II guerra mondiale, mentre il sierogruppo B è stato prevalente dal 1970 in Europa e dal 1980 in Sud America. I focolai epidemici dovuti ai sierogruppi W-135 e Y sono emersi più di recente durante il XXI secolo. Inoltre, si è verificato un cambiamento nelle classi di età affette da malattia invasiva, con un aumento dell'incidenza del sierogruppo Y negli anziani e una diminuzione del sierogruppo C negli adolescenti.
La tendenza epidemiologica della malattia invasiva è rimasta pressoché invariata in Africa, dove il sierogruppo A è ancora il più diffuso con un’incidenza annua apri a 10-20 casi ogni 100.000 abitanti. I focolai epidemici che si verificano durante la stagione secca implicano un tasso di attacco superiore a 1.000 casi ogni 100.000; molto recentemente, i sierogruppi X e W-135 hanno avuto un impatto rilevante in termini di morbilità e mortalità.
In Australia, l'incidenza del meningococco è superiore a 3 casi per 100.000 abitanti. Nella maggior parte dei paesi americani ed europei si registra in generale un basso livello di endemicità. Nel 2011, 29 paesi europei hanno segnalato 3.808 casi confermati di malattia invasiva. L'incidenza della malattia invasiva sostenuta dal sierogruppo B in Europa ha rappresentato 0,5 casi ogni 100.000 abitanti. L'Italia riporta il tasso di incidenza più basso, pari a 0,25 casi ogni 100.000.
SINTOMI
Il meningococco è normalmente presente nelle alte vie respiratorie, come naso e gola, di circa il 30% della popolazione, spesso in maniera asintomatica. Infatti, la maggior probabilità di essere contagiati deriva dal contatto con i portatori sani (solo lo 0,5% dei casi di malattia è trasmessa da persone malate).
Generalmente il periodo di incubazione della meningite meningococcica di 3 o 4 giorni, ma può variare dai 2 ai 10 giorni.
La meningite si manifesta inizialmente con sintomi aspecifici come affaticamento, sonnolenza, astenia e cefalea. Dopo circa 3 giorni, il quadro sintomatologico tende a peggiorare con manifestazioni di nausea, vomito, febbre, fotosensibilità e il caratteristico irrigidimento nucale.
L’infezione può evolvere verso tre quadri clinici: la sepsi (meningococcemia), la meningite e la sepsi con meningite.
La meningococcemia viene osservata come quadro isolato nel 10-30% dei pazienti in assenza di segni e sintomi di meningite. La meningite rappresenta la più frequente presentazione clinica e si caratterizza per la comparsa di febbre elevata, cefalea, rigidità nucale, fotofobia e alterazione dello stato mentale. L’infezione meningococcica può anche essere responsabile di infezione pericardica ed è possibile la comparsa di artrite purulenta o da immunocomplessi, congiuntivite, panoftalmite e infezioni del tratto uro-genitale.
Nei neonati i sintomi possono non essere molto evidenti e si manifestano con pianto continuo, irritabilità e inappetenza.
DIAGNOSI
In aggiunta all’individuazione dei sintomi tipici, la diagnosi si basa su test di laboratorio. Dopo avere eseguito l’emocultura è necessario effettuare la puntura lombare per l’esame del liquido cerebrospinale. L’impiego della reazione polimerasica a catena (PCR) su sangue o su liquor può permettere l’identificazione più rapida dei microrganismi responsabili.
TRATTAMENTO
La meningite batterica costituisce un’emergenza medica e deve pertanto essere trattata il più rapidamente possibile con una terapia antibiotica a largo spettro. Quest’ultima deve essere scelta sulla base di criteri epidemiologici e caratteristiche del paziente. Generalmente il trattamento di scelta prevede l’associazione di cefalosporine con l’ampicillina.
PREVENZIONE
La prevenzione primaria si basa sul vaccino per la meningite B e il vaccino per la meningite A,C,W,Y somministrato preventivamente. In Italia sono disponibili diverse tipologie di vaccini per la meningite, raccomandate anche dal Piano di Vaccinazione Nazionale.
Ognuno di noi nel corso della propria vita entra in contatto almeno una volta con il batterio della meningite. A sviluppare la malattia però è una percentuale relativamente bassa (circa 200 persone all’anno) rispetto alle migliaia e migliaia di portatori sani.
Chiunque può contrarre la malattia meningococcica, ma alcuni gruppi di persone hanno un rischio maggiore. Il vaccino per la meningite è la strategia preventiva maggiormente efficace per tutta la popolazione, con un focus particolare però ai più vulnerabili, come i bambini e gli adulti con un sistema immunitario compromesso.
Il Calendario Vaccinale raccomanda fortemente che i bambini vengano vaccinati per il meningococco B e il meningococco C nel corso dei primi anni di vita, in quanto hanno un sistema immunitario ancora non completamente maturo e la trasmissione è favorita dal tipo di contatto sociale molto intenso.
Altri soggetti elettivi alla vaccinazione sono gli adulti affetti da patologie che indeboliscono il sistema immunitario, come malattie genetiche, oncoematologiche, diabete, o che sono in terapia immunosoppressiva. Anche a chi lavora in contesti in cui la trasmissione del batterio è favorita, come il personale sanitario e gli insegnati, è indicata la somministrazione del vaccino per la meningite.
Sebbene la malattia da meningococco sia diffusa globalmente, la "cintura della meningite" dell'Africa sub-sahariana ha i tassi più alti al mondo. I viaggiatori che trascorrono molto tempo con le popolazioni locali nella cintura della meningite, specialmente durante le epidemie della malattia meningococcica (da dicembre a giugno), hanno il rischio più elevato di contrarre la malattia. Anche chi partecipa al pellegrinaggio di Hajj in Arabia Saudita è a maggior rischio, pertanto il vaccino per la meningite preventivo è richiesta dalle Autorità Nazionali del paese.
Oltre alla vaccinazione, ricordiamo le normali norme di buona igiene:
- Lavarsi spesso le mani
- Se acqua e sapone non sono disponibili, pulire le mani con un disinfettante per le mani (contenente almeno il 60% di alcol)
- Non toccare gli occhi, il naso o la bocca con le mani non lavate
- Coprire la bocca e il naso con un fazzoletto o la manica (non le mani) quando si tossisce o starnutisce
- Cerca di evitare il contatto con persone malate.
Sorveglianza dei contatti
La sorveglianza dei contatti è la strategia delineata dalle Autorità sanitarie per il controllo controllo delle infezioni e degli eventuali focolai epidemici. Consiste nel tracciare, identificare ed eventualmente trattare i contatti, considerati significativi, del caso indice, cioè della persona malata.
Un’attenta valutazione deve essere svolta dipendentemente dal singolo caso, ma generalmente per l’identificazione di un contatto stretto si considera:
- I conviventi (considerando anche la stessa classe o lo stesso ufficio/spazio chiuso condiviso)
- chi ha dormito o mangiato spesso nello stesso luogo della persona malata
- chi nei giorni precedenti l’esordio dei sintomi ha avuto contatti con la saliva della persona malata, come attraverso baci o stoviglie
- il personale sanitario direttamente esposto alle secrezioni respiratorie.
Fonte: Epicentro
Bibliografia & Sitografia
Hmwe H. Kyu , John Everett Mumford, Jeffrey D. Stanaway, Ryan M. Barber, Jamie R. Hancock, Theo Vos, Christopher J. L. Murray and Mohsen Naghavi. Mortality from tetanus between 1990 and 2015: findings from the global burden of disease study 2015. BMC Public Health, 2017.
G. Gabutti, a. Stefanati, P. Kuhdari. Epidemiology of Neisseria meningitidis infections: case distribution by age and relevance of carriage. Review of department of Medical Sciences, university of Ferrara, Italy. J prev med hyg 2015; 56: e116-e120
Nadine G. Rouphael and David S. Stephens. Neisseria meningitidis: Biology, Microbiology, and Epidemiology. HHS Public Access, Methods Mol Biol. 2012; 799: 1–20. doi:10.1007/978-1-61779-346-2_1.
Moroni M., Spinello A., Vullo V. Manuale di Malattie Infettive. Edra LSWR, Masson, 2014.
Bartolozzi G. Vaccini e Vaccinazioni, Seconda Edizione. Masson 2015.
Rugarli C., Obiass M., Medicina interna Sistematica, Quinta Edizione. Masson 2015; 1585-1586





