Epatite C
L’epatite C, causata dal virus a RNA HCV e appartenente alla famiglia Flaviviridae, è una malattia infettiva che colpisce principalmente in fegato, dove avvia un processo che può degenerare nel 50-80% dei pazienti in Epatite C cronica.
A partire dalla scoperta del virus nel 1989 un'intensa opera di ricerca tradizionale, traslazionale e clinica ha portato a continui progressi nello sviluppo di strumenti diagnostici e nelle strategie di gestione, che sono fondamentali per trattare quella che è una delle più gravi malattie del fegato, fra le cause principali di trapianto.
CAUSE
L'HCV è un virus membro della famiglia Flaviviridae e del genere Hepacivirus. I virioni dell'HCV hanno un diametro di 45–65 nm e sono avvolti da un doppio strato lipidico in cui sono ancorate due glicoproteine dell'involucro (E1 ed E2).
L'HCV è un virus molto eterogeneo. Le analisi filogenetiche di ceppi di HCV isolati in varie regioni del mondo hanno portato all'identificazione di sette principali genotipi di HCV, designati 1-7. I genotipi dell'HCV comprendono un gran numero di sottotipi, identificati da lettere minuscole (1a, 1b e così via).
Il genotipo influenza il decorso della malattia e la risposta alla terapia antivirale.
TRASMISSIONE
Il virus HCV si trasmette principalmente attraverso in seguito all’esposizione a sangue infetto, causata da procedure mediche errate o condivisione di dispositivi contaminati durante l'uso di droghe iniettabili.
Proprio quest’ultimo fattore rappresenta il 50-60% delle attuali infezioni acute da HCV in Europa e negli Stati Uniti.
In passato il ricorso ad un’inadeguata assistenza sanitaria ha comportato un’alta incidenza di casi. Ferite da ago tra gli operatori sanitari, casi di trasmissione da paziente a paziente o situazioni non regolamentate durante sedute di tatuaggi si verificano tutt’ora. Tuttavia, nessun fattore di rischio tra quelli elencati può essere identificato in una proporzione considerevole (fino al 40% nel mondo occidentale) di pazienti con infezione da HCV.
Ugualmente, la trasmissione materno-infantile e sessuale si verifica ancora, ma è meno comune rispetto al passato; tuttavia, si riscontra spesso nel caso di rapporti omosessuali non protetti tra uomini con infezione da HIV.
DISTRIBUZIONE GEOGRAFICA
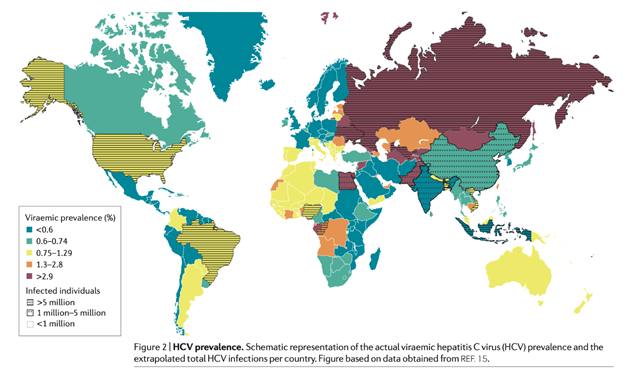
La prevalenza globale di individui infetti da HCV, ovvero quelli in cui si è rilevata la positività degli anticorpi anti-HCV, è stata stimata all'1,6% numero che corrisponde a circa 115 milioni di individui. Questo numero, tuttavia, non include solamente individui che sono attualmente infetti da HCV: alcuni hanno eliminato il virus spontaneamente o come risultato del trattamento. Pertanto, il numero globale di attualmente positivi è inferiore ed è stimata all'1%, ovvero 71 milioni di individui con infezione da HCV.
Queste stime si basano su estrapolazioni da 100 paesi in cui sono stati condotti studi generalizzabili. La disponibilità di dati globali affidabili è purtroppo limitata: solo il 29% dei paesi a basso reddito e il 60% dei paesi ad alto reddito segnalano la prevalenza dell'HCV. Inoltre, la qualità dei dati riportati non è sempre omogenea, ma varia da paese a paese.
La prevalenza dell'infezione da HCV mostra una variazione considerevole in tutto il mondo. Il tasso più alto si riscontra in paesi con una storia passata o presente di infezioni iatrogene (cioè infezioni dovute all'attività di un medico o a una terapia medica).
La popolazione adulta di Camerun, Egitto, Gabon, Georgia, Mongolia, Nigeria e Uzbekistan presenta una prevalenza anticorpale anti-HCV >5%; l'infezione iatrogena è un fattore di rischio chiave in questi paesi.
La fonte dell'infezione da HCV in Egitto è ben documentata e si attribuisce al trattamento endovenoso della schistosomiasi durante gli anni 1960-1970.
I paesi occidentali rappresentano solo una piccola percentuale delle infezioni globali da HCV. Cina, Pakistan, India, Egitto e Russia costituiscono insieme la metà delle infezioni virali totali da HCV2.
L’età anagrafica dei pazienti affetti da HCV è correlata alla fonte primaria di infezione in aree specifiche. Dove l'uso di droghe per via iniettiva è un importante fattore di rischio continuo (ad esempio, Australia, Repubblica Ceca, Finlandia, Lussemburgo, Portogallo, Russia e Regno Unito) la popolazione infetta da HCV ha un'età di picco intorno ai 30 anni. L'età di picco si solleva invece (50-60 anni) nei paesi in cui sono predominanti le infezioni iatrogene.
Questa differenza è spiegata dal fatto che i consumatori attivi di sostanze stupefacenti per via iniettiva sono in genere giovani, mentre la maggior parte delle infezioni iatrogene si è verificata prima degli anni '90, quando è diventata disponibile la diagnostica per l'HCV.
Esistono poi paesi in cui il profilo di età è misto, in quanto sono presenti di diversi fattori di rischio.
Anche la distribuzione del genotipo dell'HCV varia in base alla regione ed ha implicazioni nel decorso clinico e sui requisiti per il trattamento e lo sviluppo di farmaci.
SINTOMI
Nella maggior parte dei casi l'infezione acuta si verifica senza sintomi e senza una malattia clinicamente manifesta.
Una minoranza di pazienti sviluppa epatite C acuta con ittero, affaticamento, dolore o disagio nell'addome superiore destro o artralgia (dolore articolare).
L'infezione acuta da HCV porta ad un'infezione cronica in circa il 75-85% delle persone; nel corso dei successivi 20-30 anni una percentuale di pazienti progredirà verso la cirrosi epatica e altre conseguenze della cirrosi, come lo scompenso epatico e il carcinoma epatocellulare.
Prima di sviluppare sintomi di scompenso, i pazienti possono manifestare sintomi come affaticamento, perdita di peso, dolori muscolari e articolari, o fastidio, dolore o prurito nell'addome superiore destro.
La progressione non è necessariamente un processo lineare e può essere accelerata da numerosi fattori, tra cui l'età del paziente, il genere, il consumo di alcol e la coinfezione con altri virus, come il virus dell'epatite B (HBV) e l'HIV, o altri agenti infettivi come la schistosomiasi.
Infine, molti pazienti con infezione cronica da HCV rimangono asintomatici per anni e diventano consapevoli di questa malattia pericolosa per la vita solo dopo aver già sviluppato la cirrosi.
DIAGNOSI
Diversi strumenti virologici possono essere utilizzati per diagnosticare e monitorare l'infezione da HCV.
Oggi la diagnosi di epatite C si basa sull’impiego di due esami del sangue: la ricerca degli anticorpi specifici contro l’infezione e l’individuazione delle particelle virali attraverso l’esame dell'HCV-RNA. Questi test sono sensibili e specifici, possono essere completamente automatizzati e sono relativamente economici.
La finestra sierologica tra infezione e sieroconversione, ovvero quando gli anticorpi antiHCV diventano rilevabili varia in media tra le 2 e le 8 settimane. Il test solo per gli anticorpi antiHCV quindi potrebbe non rilevare l'infezione precoce.
Una volta accertata la presenza del virus si possono eseguire ulteriori indagini volte a definire precisamente l’impatto sul fegato, come la biopsia epatica o altre metodiche indirette.
Gli anticorpi antiHCV si rilevano nei pazienti che sviluppano un'infezione cronica e persistono per anni o addirittura decenni in coloro che eliminano il virus.
I test diagnostici rapidi per la rilevazione degli anticorpi anti-HCV sono sempre più utilizzati per lo screening in popolazioni a rischio medio-basso. Questo strumento è infatti fondamentale per la diagnosi, il miglioramento della salute delle persone con infezione attiva e la prevenzione della trasmissione.
Si stima che una percentuale che va dal 45 all’85% delle persone infette non sia a conoscenza della propria condizione, poiché l’Epatite C solitamente non produce sintomi fino alle ultime fasi.
Il test dell'HCV è raccomandato in popolazioni specifiche sulla base della prevalenza dell'HCV, dei comprovati benefici della cura (cioè segni di progressione della malattia e/o funzionalità epatica compromessa) e del trattamento nel ridurre il rischio di carcinoma epatocellulare e di mortalità per tutte le cause.
Nella maggior parte dei paesi il test del virus dell'epatite C (HCV) è raccomandato per le seguenti categorie ad aumentato rischio:
- Tossicodipendenti attuali o passati;
- Coloro che hanno ricevuto concentrati di fattori della coagulazione prima del 1990;
- Destinatari di trasfusioni che hanno ricevuto sangue da donatori risultati in seguito positivi all'HCV e destinatari di sangue, componenti del sangue o trapianti di organi prima degli anni '90;
- Pazienti attualmente o precedentemente in emodialisi a lungo termine e con livelli persistentemente anormali di alanina aminotransferasi (un marker della funzionalità epatica);
- Individui soggetti a procedure mediche invasive passate, come interventi chirurgici ed interventi endoscopici;
- Individui con infezione da HIV;
- Operatori sanitari e di pubblica sicurezza interessati da punture di aghi, ferite da taglio o più in generale da esposizione delle mucose a sangue HCV-positivo;
- Bambini nati da donne HCV-positive;
- Individui con più partner sessuali;
- Screening di coorte di nascita, ad esempio, negli Stati Uniti (individui nati tra il 1945 e il 1965).
TRATTAMENTO
Infezione Acuta
Le raccomandazioni per il trattamento dell'epatite C acuta sono ancora in discussione e saranno influenzate dagli studi in corso e quelli futuri.
Solo i pazienti con comprovata infezione da HCV, ovvero dopo il rilevamento dell'RNA dell'HCV nel siero, dovrebbero ricevere una terapia antivirale.
Non ci sono indicazioni per il trattamento profilattico dell'epatite C (ad esempio, negli operatori sanitari dopo una ferita da ago).
Gli individui con infezione acuta da HCV con livelli aumentati di enzimi epatici e bilirubina (quelli con ittero, la cosiddetta epatite C acuta sintomatica) sono più propensi a guarire spontaneamente, ma i tassi di risposta al trattamento sono simili.
Infezione Cronica
Lo sviluppo dei DAA (agenti antivirali ad azione diretta) ha portato a una rivoluzione nel trattamento dell'infezione cronica da HCV.
Negli ultimi anni, la ricerca ha permesso di chiarire il ciclo di vita dell'HCV, portando allo sviluppo di farmaci che prendono di mira le tre proteine coinvolte in fasi cruciali della sua esistenza. Una combinazione da uno a tre di questi diversi farmaci porta a tassi di guarigione del 90-100%.
Per via delle ricerche in rapido sviluppo e dell'approvazione di nuovi farmaci ogni pochi mesi, le raccomandazioni per il trattamento dell'HCV da parte delle società scientifiche nazionali e internazionali sono state aggiornate regolarmente negli ultimi cinque anni.
Tutti i pazienti con epatite cronica C e HCV RNA rilevabile nel siero dovrebbero essere considerati per il trattamento antivirale. Prima di iniziare il trattamento, si devono però escludere altre cause di malattia epatica, l’eventuale stadio raggiunto e deve poi seguire una valutazione dell'attività biochimica della patologia.
PREVENZIONE
Non sono disponibili vaccini per prevenire l'infezione da HCV.
Per ridurre il carico virale e la possibilità di contrarre le malattie correlate, sono necessarie attività di prevenzione primaria. Questa è volta a ridurre o eliminare la trasmissione dell'HCV dovuta a sangue, emocomponenti e plasma-derivati infetti; attività ad alto rischio, come l'uso di droghe iniettabili non sicure e rapporti sessuali non protetti con più partner; esposizione al sangue in strutture sanitarie ed altri luoghi (ad esempio, studi di tatuaggi e piercing).
Le attività di prevenzione secondaria possono ridurre il rischio di malattie croniche identificando le persone infette da HCV attraverso lo screening e fornendo un'adeguata gestione medica e terapia antivirale.
Uno dei problemi principali nella prevenzione delle infezioni da HCV è che la malattia non produce immediatamente sintomi, per cui molti individui non sanno di essere infetti. L'identificazione del gran numero di persone che inconsapevolmente affette dalla patologia cronica dovrebbe essere uno degli obiettivi principali degli attuali programmi di prevenzione.





